di: Vincenzo Provenzano
EyesReg, Vol. 11, N. 2, Marzo 2021
Introduzione
In periodi segnati da pandemie sanitarie e crisi economiche profonde, l’incertezza rende ansiosi, influenzando comportamenti singoli, collettivi. Il Covid-19 ha già provocato e comporterà una serie di mutamenti che in Italia toccano diversi aspetti e tra questi sicuramente si annovera il principio della cura, per cui l’uso delle risorse e le politiche sanitarie necessitano di un processo di analisi e approfondimento ad oggi non maturo.
L’articolo pone sotto i riflettori un tema lasciato nell’ombra: il diritto alla cura e il principio di gerarchia che è stato applicato durante la pandemia (1). Pietra miliare è il documento della Società Italiana di Anestesia, Analgesia, Rianimazione e Terapia Intensiva (SIAARTI, 2020) che ha avuto l’obiettivo di orientare gli operatori medici sul campo secondo un principio di “medicina di emergenza”, e che di fatto ha emarginato le persone anziane e più fragili. Il fenomeno di emarginazione, inoltre, si è ripetuto nelle attuali fasi preferiti ad altri portatori d’interesse.
Il documento SIAARTI e la scarsità delle cure sono analizzati nel primo paragrafo in cui l’oggetto di studio è se ad una medicina delle catastrofi, così concepita, si può far corrispondere una logica gerarchica di cura per cui gli anziani sono stati anteposti ai più giovani. Nel secondo paragrafo, si presentano alcune riflessioni sulla presunta oggettività nella massimizzazione della speranza di vita collettiva, evidenziando alcune contraddizioni che mettono a repentaglio la solidarietà intergenerazionale tra le diverse fasce della popolazione italiana. Infine nelle conclusioni si prefigura la necessità di costruire un ecosistema sanitario sostenibile, liberando la classe medica da decisioni di cui non sono gli unici responsabili ma che coinvolgono la politica e le scelte collettive dei cittadini.
Il Covid-19, il documento SIAARTI e la scarsità delle cure
L’anno 2020 ha rappresentato uno spartiacque nell’ambito della gestione della salute e dei principi generali di cura sia nel settore pubblico che in quello privato in Italia. In tale ambito si assiste ad una delle massime espressioni di asimmetria informativa tra medico, paziente e le famiglie.
La cornice di partenza è l’Art. 32. Comma 1 della Costituzione quando recita che “La Repubblica tutela la salute come fondamentale diritto dell’individuo e interesse della collettività, e garantisce cure gratuite agli indigenti.”
La salute è, quindi, uno dei diritti inviolabili di ogni essere umano in quanto tale, a tal fine lo Stato ha il dovere di assicurare il mantenimento di standard di salute adeguati all’intera popolazione senza discriminazioni di alcun genere.
È evidente che l’universalità del diritto alla salute è stata messa a dura prova dalla diffusione rapida e spiazzante dell’epidemia di COVID-19.
Non è casuale, quindi, che a conferma della criticità dei reparti di terapia intensiva in particolare nelle zone di massimo contagio, la Società Italiana di Anestesia, Analgesia, Rianimazione e Terapia Intensiva (SIAARTI) ha diffuso un documento (SIAARTI, 2020) allo scopo di fornire un supporto agli operatori medici come gli anestesisti impegnati a gestire in prima linea una maxi-emergenza che non ha avuto precedenti per caratteristiche e proporzioni.
Il 6 marzo del 2020, proprio nella fase in cui era chiaro che le strutture avrebbero attraversato una situazione drammatica, viene pubblicato un documento che ha reso esplicite alcune considerazioni sul concetto di cura con un passaggio fondamentale legato alla sua utilità e universalità.
I punti principali del documento si riferiscono alla constatazione del forte aumento dei casi di acuta insufficienza respiratoria e conseguente necessità di ricovero in terapia intensiva:
“una parte consistente di soggetti con diagnosi di infezione da Covid19 richiede supporto ventilatorio a causa di una polmonite interstiziale caratterizzata da ipossiemia severa. L’interstiziopatia è potenzialmente reversibile, ma la fase di acuzie può durare molti giorni” (SIAARTI, 2020)
La riflessione SIAARTI esplicita quindi un principio di natura medica associato ad un concetto di scarsità: il potenziale ma ormai certo squilibrio tra la domanda di aiuto della popolazione affetta dalla pandemia in alcune regioni italiane, rispetto alla disponibilità effettiva di risorse a disposizione per le cure.
In tale scenario inteso come “medicina delle catastrofi” sono presenti elementi di indeterminatezza nel momento in cui è necessario fare scelte in una complessa struttura di asimmetria informativa che non è solamente quella del paziente o dei familiari nei confronti del medico, ma coinvolge il medico stesso che paradossalmente e per aspetti di natura temporale “non sa” chi curare e per quanto tempo.
Il non saper curare non riflette, infatti, un problema di competenza specifica, semmai un secondo livello di asimmetria di tipo indotto, temporale e adattivo. È una asimmetria indotta perché nasce dal fatto che in presenza di eventi eccezionali come il Covid-19 non si potevano programmare i numeri possibili di pazienti che avrebbero avuto necessità di assistenza; è temporale perché legata alla velocità di trasmissione del contagio; è adattiva a causa del rapido aggiustamento delle terapie in parte sperimentali e su cui era evidente l’incertezza in un mondo quello sanitario basato su protocolli standardizzati e scientificamente sperimentati nel tempo.
In breve, la carenza di servizi e attrezzature ha responsabilizzato il medico nello scegliere chi curare non in base unicamente a una scelta medica, ma legate a considerazioni sul numero dei soggetti che avrebbero potuto accedere alle cure e collegate al risultato finale della guarigione.
Un passaggio del documento SIAARTI (2020) chiarisce il punto:
“L’allocazione è una scelta complessa e molto delicata, anche per il fatto che un eccessivo aumento straordinario dei letti intensivi non garantirebbe cure adeguate ai singoli pazienti e distoglierebbe risorse, attenzione ed energie ai restanti pazienti ricoverati nelle Terapie Intensive. È da considerare anche l’aumento prevedibile della mortalità per condizioni cliniche non legate all’epidemia in corso, Come estensione del principio di proporzionalità delle cure, l’allocazione in un contesto di grave carenza (shortage) delle risorse sanitarie deve puntare a garantire i trattamenti di carattere intensivo ai pazienti con maggiori possibilità di successo terapeutico: si tratta dunque di privilegiare la “maggior speranza di vita”.
Nel preambolo del documento si legge anche un passaggio fondamentale secondo cui la disponibilità di risorse non entra solitamente nel processo decisionale e nelle scelte del singolo caso, finché le risorse non diventano così scarse da non consentire di trattare tutti i pazienti che potrebbero ipoteticamente beneficiare di uno specifico trattamento clinico.
Si decide, quindi, di mettere in pratica alcuni principi di “idoneità clinica” comprendendo quindi:
- il tipo e la gravità della malattia,
- la presenza di comorbidità,
- la compromissione di altri organi e apparati e la loro reversibilità.
Ma il passaggio più difficile, forse, è il seguente:
“non dover necessariamente seguire un criterio di accesso alle cure intensive di tipo “first come, first served”. (SIAARTI, 2020)
In breve, il compito del medico non è più quello di curare tout court, ma anche di gestire in modo specifico il diritto alla cura del singolo paziente in rapporto alla speranza di vita e sempre in regime di incertezza.
Si scrive, inoltre, sollevando non poche perplessità, che scopo delle raccomandazioni è anche quello di:
- sollevare i clinici da una parte della responsabilità nelle scelte, che possono essere emotivamente gravose, compiute nei singoli casi;
- rendere espliciti i criteri di allocazione delle risorse sanitarie in una condizione di una loro straordinaria scarsità.
Un elemento che il Covid-19 ha permesso di rendere meno latente è che i processi decisionali sono da un lato di pertinenza individuale, ma dall’altro influenzano immediatamente le scelte di tutti gli altri soggetti interessati, secondo meccanismi di ‘induzione a ritroso” (backward induction) e di interdipendenza tra le persone. I risultati, quindi, influiscono sulla strategia che, a loro volta per effetti di interazione e di imitazione ripetuta, influenzano il comportamento successivo delle persone.
Le esternalità di un comportamento e di scelte effettuate hanno quindi diverse dimensioni, su cui è necessario soffermarsi; nel documento SIAARTI sono presenti elementi oggettivi e di valore che nei processi decisionali estremi devono avere contorni ben precisi e sulle cui ricadute è necessaria avere piena consapevolezza.
Gli anziani e i fattori discriminanti delle cure: scelte oggettive o valoriali?
Un elemento che ha avuto una sua valenza specifica si è riferito, durante le fasi acute del Covid-19, a come affrontare il tema dei pazienti anziani e come questo abbia influenzato la condotta di cura dei medici. L’argomento può estendersi a qualsiasi evento estremo in cui entrano in campo fattori di incertezza che riducono la capacità di scelta secondo criteri razionalità anche se limitata. Nel documento SIAARTI l’età diviene elemento discriminante per la cura:
“Può̀ rendersi necessario porre un limite di età̀ all’ingresso in Terapia Intensiva. Non si tratta di compiere scelte meramente di valore, ma di riservare risorse che potrebbero essere scarsissime a chi ha in primis più̀ probabilità̀ di sopravvivenza e secondariamente a chi può̀ avere più̀ anni di vita salvata, in un’ottica di massimizzazione dei benefici per il maggior numero di persone.”
In uno scenario, quindi, di saturazione delle risorse intensive, non necessariamente si deve seguire un criterio di accesso alle cure intensive di tipo ‘first come, first served’. Si è di fronte – nonostante si affermi il contrario – ad una logica valoriale, anche se basata su un parametro quantitativo, perché si massimizza il beneficio secondo un principio di quantità indifferenziata.
La tre fasi del Covid-19 registrano un doppio paradosso: se da un lato l’alta presenza strutturale della popolazione anziana in Italia avrebbe richiesto, negli anni passati, un corretto dimensionamento di posti letto anche nelle terapie intensive, la classe anziana è stata di fatto considerata una minoranza nella gerarchizzazione della cura utilizzando parametri basati sulla speranza di vita.
Il documento SIAARTI ha offerto allo stesso tempo, criteri oggettivi e valutazioni qualitative su cui è complesso dare un giudizio, ma di cui è possibile constatare la ratio; esiste un rapporto di causalità tra l’uso delle risorse e i comportamenti di cura, che non sono tra di loro svincolati ma fortemente interconnessi e su cui le politiche gestionali e di programmazione sanitarie necessitano una profonda rivisitazione.
La conseguenza, quindi, è che indicatori come la comorbilità, ovvero la presenza precedente o simultanea di altre malattie, e l’età di 75-80 anni, sono state la base su cui decidere in termini di aspettativa di vita e conseguente condizione necessaria per la priorità o meno nell’uso delle cure.
Gli elementi considerati non tengono conto che il Covid-19 ha avuto un impatto cruciale sui sistemi nazionali sanitari e che lo scenario catastrofico ha indotto l’uso di un principio di utilità ordinale legata ad una massimizzazione di un bene globale e determinato su scelte ben precise e di fatto valoriali:
- salvare il massimo numero di vite
- aumentare il maggior numero possibile di anni di vita
- dare la precedenza a persone con un potenziale di vita maggiore
Se la gerarchizzazione della cure per mancanza di risorse è il risultato di un sistema sanitario che negli ultimi anni in Italia ha portato a tagli significativi e al blocco alle assunzioni, secondo un mal applicato principio economico di recupero di efficienza tecnica, proprio gli anziani che hanno maggiormente contribuito finanziariamente alla sua costruzione, specialmente negli anni lavorativi, ne sono esclusi in fase di acuta scarsità: una Conventio ad excludendum che apre una serie di questioni.
L’analisi della equità intergenerazionale necessita, quindi, di una profonda revisione, anche per svelare in modo chiaro i meccanismi di accountability, responsabilità degli amministratori che impiegano risorse finanziarie pubbliche, di rendicontarne l’uso sia sul piano della regolarità sia su quello dell’efficacia della gestione, che muta notevolmente in periodi eccezionali.
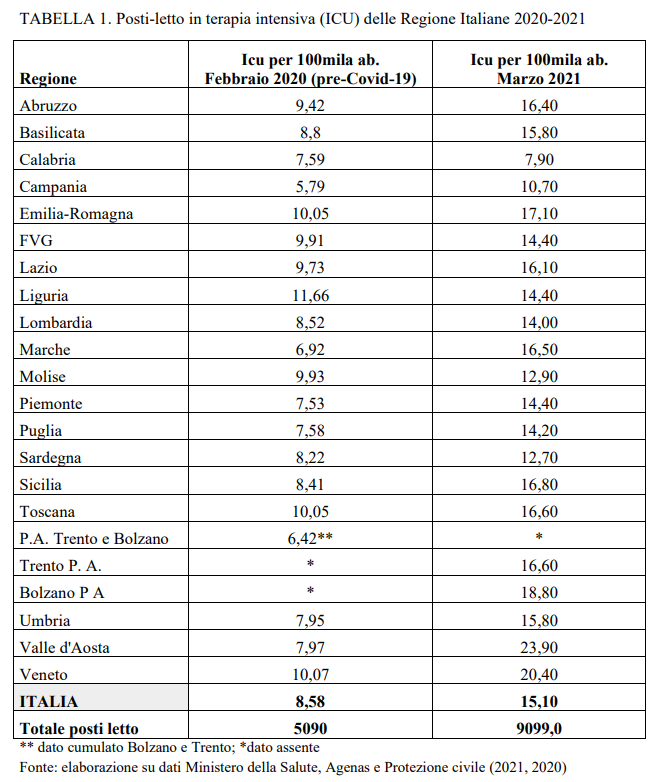
Le società affrontano spesso i problemi solo quando ne percepiscono la gravità della mancata soluzione. Per confermare i profondi cambiamenti avvenuti, prima del Covid-19 l’Italia aveva a disposizione circa 5.000 posti in terapia intensiva che in pochi mesi sono stati programmati e programmati a circa 9.947 (anno 2020), per arrivare nel marzo del 2021 a quasi 10.000 postazioni. I posti letto disponibili delle regioni italiane mostrano una profonda differenza tra il recente passato e la situazione attuale. Si passa, infatti dagli 8,6 posti letto per centomila abitanti del febbraio del 2020, ad inizio Covid-19, ai realizzati 15,10 (marzo 2021), con alcune regioni come la Lombardia, la Campania, la Calabria, il Piemonte e la Liguria al di sotto del livello medio nazionale.
Il Covid-19 ha estremizzato una profonda crisi sanitaria, che prima è economica e sociale, con conseguenze dirette dell’accentuarsi delle già precarie condizioni di vita dei soggetti più deboli. Le persone più anziane e bisognose di assistenza sono state declassate nella gerarchia della sopravvivenza, come anche la recente dinamica sulla somministrazione dei vaccini ha dimostrato nelle prime fasi della campagna nazionale.
Conclusioni
Il rapporto sanità e risorse disponibili è stato rinvigorito nelle acute fasi della pandemia, aprendo non poche discussioni sul modello sanitario verso cui l’Italia ha deciso di incamminarsi e il Covid-19 rappresenta uno spartiacque sui futuri cambiamenti possibili, Una cesura, quindi, in un mutevole scenario internazionale che conferma come le politiche sanitarie necessitano di un profondo mutamento nell’approccio e nelle fondamentali interconnessioni con le variabili economiche in gioco.
In questi anni, anche per gli effetti della Grande recessione degli anni 2008-2013, l’eccessiva attenzione ai costi ha trascurato i benefici di una sanità pubblica equa nel migliorare il benessere dei cittadini. È il risultato di un self-interest diffuso, mentre le caratteristiche relazionali della sanità esigerebbero un modo diverso nel guardare agli interventi che non sono solo di cura, ma di prevenzione nell’arco dell’intera vita delle persone. In un ecosistema sanitario non è possibile gerarchizzare le cure, poiché non esistono stakeholders diseguali e l’assunto di una medicina di guerra indica semplicemente uno status quo, risultato di strategie e Scelte gestionali errati ex ante.
I progressi della medicina sono stati tanti in questi anni e la salute in un Paese come l’Italia, rispetto anche a pochi decenni fa è nettamente migliorata. La popolazione è mediamente più sana, ma anche più anziana anche per una netta diminuzione delle nascite. Il Covid-19 ha evidenziato un problema già presente nel Paese e stimola una discussione sul passaggio ad un ecosistema sanitario sostenibile in cui la domanda e l’offerta di sanità non sia squilibrata e liberi i medici dal prendere decisioni che non riflettono, specialmente in situazioni eccezionali, le esigenze dei diversi portatori di interesse.
Vincenzo Provenzano, Dipartimento di Scienze Economiche, Aziendali e Statistiche – Università di Palermo
Riferimenti bibliografici
Cottarelli C., e Paudice F., (2020), L’aumento dei posti in terapia intensiva: alcuni chiarimenti su dati e tempistiche, 24 ottobre, Osservatorio sui Conti Pubblici Italiani https://osservatoriocpi.unicatt.it
Darby, M. R., and Karni E., (1973), Free Competition and the Optimal Amount of Fraud. Journal of Law and Economics, 16(1): 67–88.
Dominioni I. (2020), “Mario Riccio: Ogni giorno devo decidere chi deve essere intubato e chi no, chi deve vivere o morire”, 27 marzo Linkiesta. https://www.linkiesta.it/2020/03/ospedali-coronavirus-mario-riccio/
Kahneman D., Knetsch J. L., and Thaler R. H. (1986), Fairness and the Assumptions of The Journal of Business, Oct., Vol. 59, No. 4, Part 2: The Behavioural Foundations of Economic Theory, pp. 285-300.
LUISS (a cura di) (2008), Libro bianco sui principi fondamentali del servizio sanitario nazionale, Centro di ricerca sulle amministrazioni pubbliche http://www.salute.gov.it/portale/documentazione/p6_2_2_1.jsp?lingua=italiano&id=808
Provenzano V. (2021) Ripensare lo sviluppo economico, il valore della marginalità in un mondo di incertezza, Carocci Editore.
Provenzano V., Spaggiari C. (2021), Salute, Covid-19 e la rinuncia alla cura: sostenibilità e cambiamenti comportamentali in Italia. In: Provenzano (2021) Ripensare lo sviluppo economico. Il valore della marginalità in un mondo di incertezza, Carocci Editore, pp. 17-48.
Rhodes A.F.P., Flaatten H. Guidet B. Metnitz P.G. Moreno R. P. (2012) The Variability of Critical Care Bed Numbers in Europe. Intensive Care Med, 38:1647–1653.
SIAARTI (2020) Raccomandazioni di etica clinica per l’ammissione a trattamenti intensivi e per la loro sospensione, in condizioni eccezionali di squilibrio tra necessità e risorse disponibili, 6 marzo, prima versione. SIAARTI%20-%20Covid19%20-%20Raccomandazioni%20di%20etica%20clinica.pdf
Taylor, Curtis R. (1995), The Economics of Breakdowns, Checkups, and Cures. Journal of Political Economy, 103(1): 53–74. 31.
United Nations (2016), Transforming our World: The 2030 Agenda for Sustainable Development. https://sustainabledevelopment.un.org/post2015/transforming our world
Note
(1) L’articolo riprende e si basa sulle riflessioni già sviluppate in Provenzano e Spaggiari (2021).
Appendice